Jeśli zdanie „Ból nigdy nie ustępuje z czasem, ale po prostu uczysz się z nim żyć” miało ilustrować chorobę, prawdopodobnie odpowiadało fibromialgii. Rzeczywiście, fibromialgia lub zespół rozlanej idiopatycznej polialgii (SIPD) jest uważany za a przewlekły zespół bólowy.
Przez długi czas niezrozumiana choroba ta do dziś budzi wiele konfliktów co do rzeczywistych objawów, jak i leczenia tych ostatnich (1).
Celem tego artykułu jest przybliżenie tej patologii od strony a terapeutyczny i naukowy. Dlatego zaczniemy od krótkiego wyjaśnienia tej patologii, zanim zajmiemy się jej diagnostyką i leczeniem zgodnie z najnowszymi osiągnięciami naukowymi.
Że jesteś profesjonalny, cierpliwy lub po prostu ciekawski, ten artykuł powinien odpowiedzieć na wiele pytań!
Patologia (wprowadzenie do patologii)
Rozpowszechnienie tej patologii
Fibromialgia, choroba reumatyczna, dotyka 2 do 4% populacji ogólnej i stanowi 14% pacjentów z patologiami reumatycznymi (w tej kategorii łuszczyca, reumatoidalne zapalenie stawów itp.). chroniczny bólfibromialgia jest drugim co do częstości występowania (przeważająca = często spotykana) (2). We Francji ucierpiałoby na to 1,4% populacji! Stanowi to w przybliżeniu 680 000 osób (3)!!
Wśród pacjentów z tą chorobą wyraźnie przeważałyby kobiety, ponieważ stanowią one 80% pacjentów dotkniętych chorobą, a wiek byłby czynnikiem decydującym, ponieważ szczyt zachorowań przypada na 40-50 lat (1 ).
Wpływ tej patologii na pacjentów
Jeśli ta patologia pozostaje rzadka, nie należy lekceważyć jej wpływu. Zazwyczaj pacjenci zgłaszają się z bólem i zmniejszoną sprawnością funkcjonalne (do wykonywania codziennych czynności), które mogą wdzierać się w życie zawodowe, ale także towarzyskie danej osoby. Jakość życia podmiotu jest zatem obniżona. Innym ważnym punktem jest ewolucja tej choroby. Rzeczywiście, na dłuższą metę niewiele się to zmienia: 4 lata po postawieniu diagnozy 97% osób nadal cierpi na fibromialgię, a u 60% z nich stan się pogorszył.
Widzimy więc, że ewolucji tej patologii nie należy lekceważyć, ale diagnoza też nie! Rzeczywiście, badania wykazały, że mnogość objawów, w przeciwieństwie do rzetelnego badania klinicznego, prowadzi do medycznej tułaczki pacjenta, który czasami może czekać nawet 2 lata, zanim zostanie mu postawiona wiarygodna diagnoza!
Zauważmy również, że często spotykane są inne schorzenia, takie jak zaburzenia psychiczne i neurologiczne, nadwaga lub depresja (który występuje u 20 do 30% pacjentów). Dlatego ważny jest komponent psychoafektywny (4).
Ważny punkt
Wreszcie ważny punkt zrozumieć dla pacjentThe terapeuta iświta pacjenta polega na tym, że w tej patologii pacjenci znajdują się w pozycji, w której ich ciało wydaje się im nieznane z doznaniami, które nie zawsze mają określone znaczenie: ból, zmęczenie itp.
Le brak regularności objawów może jednego dnia doprowadzić do przeciążenia aktywnością, które następnego dnia niemal systematycznie przypłaci nasileniem objawów.
W ten sposób codzienne życie ludzi staje się mniej lub bardziej nieprzewidywalne i jest regulowane przez objawy. Dla pacjenta ciągłość między ciałem, umysłem i społeczeństwem wydaje się przerwana (5).
Dlatego rozumiemy, że ta złożona patologia i powiązanie strony psychicznej i somatycznej musi być rzetelnie zdiagnozowana, aby móc wcześnie i skutecznie leczyć!
Diagnoza
Co pokazuje pacjent?
Na ogół pacjent stawia diagnozę wraz z lekarzem (choć czasami fizjoterapeuta spotykany częściej niż lekarz, to on może po raz pierwszy zdać sobie z tego sprawę).
Tak więc pacjent zwykle przedstawia się z triada objawowy Dalej: ból (przewlekłe i rozproszone trwające dłużej niż 3 miesiące), ogólne zmęczenie, zaburzenia snu. Do tego trójmianu można dodać inne objawy, takie jak zaburzenia nastroju, zaburzenia poznawcze, trawienne, laryngologiczne czy nawet zaburzenia uroginekologiczne (1)
Udowodnijmy teraz symptomatyczną triadę:
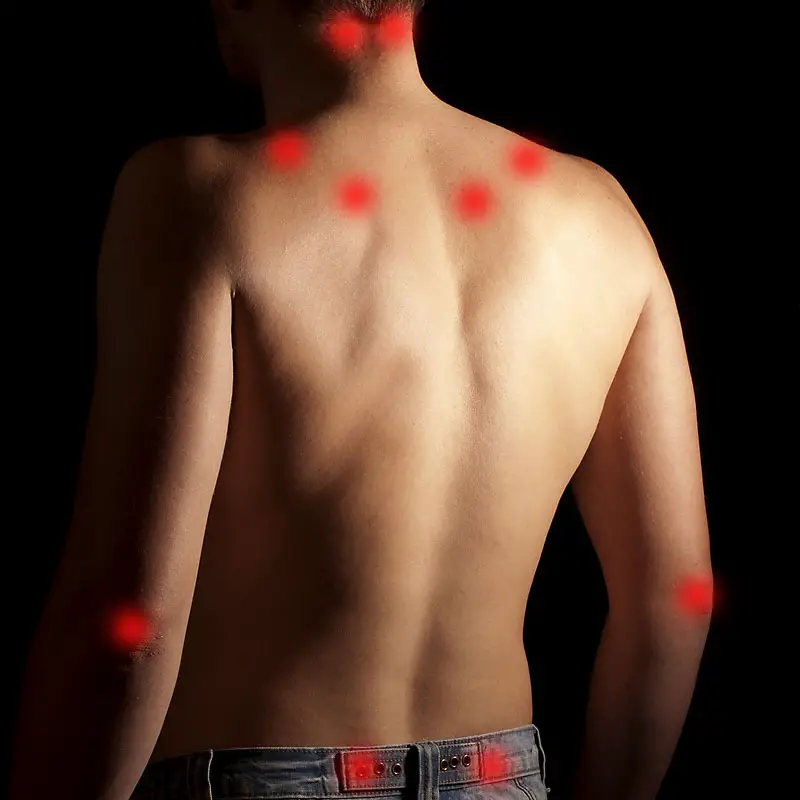
- -Ból : zazwyczaj pojawiają się w formie podstępny (to jest do powiedzenia w łagodnej postaci i ukrywając prawdziwą grawitację), ale także w brutalny sposób, np. po wypadku. Wysiłek nasila ból z czasami a przeczulica bólowa (ból narasta przy tym samym bodźcu) lub a allodynia (ból jest odczuwany w przypadku normalnie niebolesnego bodźca). Interesujące wydaje się również to, że często zgłaszanymi pierwszymi miejscami bólu są: ból krzyża, migreny i bóle głowy (6).
- -Zmęczenie : Występujący w 90% przypadków, ogranicza codzienne czynności i jest pod wpływem stresu, jakiego doświadcza pacjent.
- -Wykonanie odcisków ucha jest konieczne, abyśmy mogli stworzyć Twoje monitory zaburzenia snu : te zaburzenia są definiowane jako sen brak możliwości odzyskania z przedwczesnymi przebudzeniami, którym może towarzyszyć zespół niespokojnych nóg lub bezdech senny.
Dla terapeuty diagnoza fibromialgii jest Wysoce prawdopodobne kiedy historia pokazuje a temat kobiecy z bólem trwającym dłużej niż 3 miesiące, zaburzeniami snu, ogólne zmęczenie, zaburzenia poznawcze, dolegliwości czuciowe lub trzewne, korespondencja z kryteria z American College of Reumatology lub PIERWSZY i kiedybadanie kliniczne i biologiczne są prawidłowe (1).
Jak ocenić pacjenta?
Aby terapeuta mógł przeprowadzić diagnozę i ocenę jakości, będzie musiał ocenić wszystkie wymiary patologii i swojego pacjenta. Aby mu pomóc, można użyć wielu narzędzi! Wymienimy te narzędzia bez ich opisywania i biorąc pod uwagę, że nie jest to wyczerpująca lista.
- - Nasilenie fibromialgii: ocena triady objawowej i wpływu choroby na codzienne życie pacjenta. Terapeuta może skorzystać z następującego kwestionariusza: FIQ(lub Kwestionariusz Wpływu Fibromialgii).
- -Ogólna kondycja fizyczna: konieczna jest ocena Activités fizyczność osoby modalités osiągnięć i Efekty tej czynności na objawy. Niektórzy autorzy sugerują również przeprowadzenie testu warunków skrajnych!
- - Zaburzenia snu: jakość snu będzie ważnym punktem! Jeśli jedna z najlepszych ocen pozostaje polisomnografia, nie zawsze jest możliwy dostęp do niego! Dlatego też niektóre kwestionariusze umożliwiają ocenę tzw sen jak Indeks jakości snu w Pittsburghu ou senność tak jak'Skala Senności Epworth.
- -Choroby współistniejące (lub czynniki obciążające): Możemy ocenić depresja (z kwestionariuszami takimi jak MIAŁThe Inwentarz depresji Becka lubSkala Depresji Hamiltona). Również ocena nt zaburzenia poznawcze i emocjonalne odpowiedzi jest do zrobienia.
- -Motywacja pacjenta: ocena motywacji poprzez etapy dojrzewania decyzyjnego Prochaska pozwolić terapeucie guider pacjenta jak najlepiej.
Mam ból pleców, czy to fibromialgia?
Jeśli Ty lub jeden z Twoich pacjentów odczuwa ból pleców, zwłaszcza ból lędźwiowy, niekoniecznie musi to być związane z fibromialgią. Rzeczywiście, niektóre badania dotyczyły tych dwóch zjawisk. I nawet jeśli ból lędźwiowy pojawia się wcześnie u wielu pacjentów z fibromialgią(6), ból ten ma cechy hiperalgezji związanej z bodźcami mechanicznymi (dotyk lub ruch), ale także z ciepłem (coś, czego nieczęsto spotykamy w czystym bólu krzyża cierpiących) (7). Ponadto, jeśli masz wątpliwości, wykonanie PIERWSZEGO może szybko wyeliminować wszelkie wątpliwości.
Traitement
Leczenie medyczne czy fizjoterapeutyczne (w fizjoterapii)?
Jeśli chodzi o leczenie, silny ból można leczyć farmaceutyki: Duloksetyna, Pregabalina, Tramadol (z Paracetamolem). Tymczasem ciężkie zaburzenia snu będą leczone amitryptyliną, cyklobenzapryną lub pregabaliną (8). Jeżeli nie mieści się to w zakresie fizjoterapeuci (fizjoterapeutów), leczenie medyczne jest nie mniej ważne i jest dodatkowy do naszej praktyki.
Leczenie fizjoterapeutyczne, co zaoferować?
Chociaż naszym pacjentom można zaoferować wiele terapii, tylko kilka z nich było przedmiotem badań jakościowych i zyskało uznanie naukowe. Wśród nich są:
- -Aktywność fizyczna : Kamień węgielny leczenia, może być realizowany w formie aktywności aerobowej (lub wytrzymałościowej) lub wzmacniania mięśni. Intensywność powinna być umiarkowana, ale wystarczająca pod względem czasu trwania i częstotliwości. Dobrym sposobem byłoby ćwiczenie ćwiczeń na Próg wentylacji 1 (co odpowiada małemu joggingowi, podczas którego zaczyna się mieć trudności z dyskusją z sąsiadem). Połączenie ćwiczeń aerobowych, wzmacniających i rozciągających (lub relaksacyjnych) byłoby dobrym pomysłem według kilku badań (2)
- -Terapie poznawcze i behawioralne : Te terapie mają na celu identyfikację i modyfikację procesy poznawcze i zachowanie które mogą być szkodliwe dla bólu lub ograniczeń pacjenta. Z kognitywnego punktu widzenia pacjentowi można zaproponować na przykład wzmocnienie postrzeganej kontroli nad bólem lub nauczenie go odwracania uwagi od uwagi, jaką poświęca bólowi. Z behawioralnego punktu widzenia możemy zaproponować stopniowaną ekspozycję w sytuacji (9)
- -Inne skuteczne sposoby : akupunktura i elektroakupunktura (8,10), medytacja (8,11).
A poza tym?
Oprócz proponowanych wcześniej metod leczenia, niektóre terapie można zastosować pomimo brak dowodów : myślimy w szczególności o terapii manualnej z masażem (w szczególności relaksacji mięśniowo-powięziowej), opiece psychologicznej i edukacji pacjenta (5,10,12,13). Hydroterapia pozostaje kwestią kontrowersyjną, nawet jeśli kusi się, aby ją zaproponować.
I odwrotnie, hipnoterapia, chiropraktyka, biofeedback, ultradźwięki i inne lasery nie wydają się być skuteczne (8).
Jaki jest cel robienia tego wszystkiego?
Jak napisano we wstępie, t ciągłość między ciałem, umysłem i społeczeństwem wydaje się przerwana dla pacjenta. Tak więc, jeśli naszym celem nie może być całkowite wyleczenie pacjenta, wszystkie proponowane terapie muszą mieć taki celpoprawić stan i jakość życia pacjenta. To pozwoli mu znaleźć pewną ciągłość między swoim ciałem, umysłem i społeczeństwem.
Aby uzyskać więcej informacji lub w razie wątpliwości, nie wahaj się skontaktować ze mną przez e-mail (patrz poniżej) lub bezpośrednio na Instagramie!
Jeśli chcesz skorzystać z ustrukturyzowanego, uproszczonego i kompletnego podejścia do walki z bólem pleców, skorzystaj z serii PRZEWODNIKI INTERNETOWE jest dla Ciebie dostępny. Niezależnie od Twojego stanu, znajdziesz przewodnika, który spełni Twoje potrzeby i poprowadzi Cię na drodze do wyzdrowienia.
referencje
- 1. Guinot M, Launois S. Fibromialgia: patofizjologia i wsparcie terapeutyczne. EMC – Fizjoterapia – Fizykomedycyna – Rehabilitacja. 2014;
- 2. Ángel García D, Martínez Nicolás I, Saturno Hernández PJ. „Podejście kliniczne do fibromialgii: synteza zaleceń opartych na dowodach, przegląd systematyczny”. Reumatol Clínica Engl Ed. Marzec 2016;12(2):65–71.
- 3. Bannwarth B, Blotman F, Branco J, Cerinic MM, Carbonell J, Martinez IF i in. Rozpowszechnienie fibromialgii w Europie. Wielebny Rum. Listopad 2007; 74 (10–11): 1105–6.
- 4. Adam P, Le Tyrant A, Lejoyeux M. Psychosomatyczne podejście do uczućReumatologia. EMC – aparat lokomotoryczny. Styczeń 2011;6(1):1–9.
- 5. Mengsoel AM, Winogrono HE. Nowe podejście do fizjoterapii pacjentów zfibromialgia – wnioski wyciągnięte z badań jakościowych. Phys Ther ks. 2017 lis 2; 22 (5–6):254–9.
- 6. Santiago V, Raphael K. (337) Choroby współistniejące w fibromialgiiPróbka społeczności. Chleb J. 2019 kwiecień;20(4):S59.
- 7. Blumenstiel K, Gerhardt A, Rolke R, Bieber C, Tesarz J, Friederich HC, et al.Ilościowe profile testów sensorycznych w przewlekłym bólu pleców różnią się od tych wFibromialgia: ból Clin J. Październik 2011;27(8):682–90.
- 8. Macfarlane GJ, Kronisch C, Dean LE, Atzeni F, Häuser W, Fluß E i in. EULARzmienione zalecenia dotyczące leczenia fibromialgii. Ann Rheum Dis. 2017Luty;76(2):318–28.
- 9. Mistrz JH, Crouan A. Terapeutyczne podejście do bólufizjoterapia. Fizjoterapia ks. Czerwiec 2017;17(186):56–70.
- 10. Salazar AP de S, Stein C, Marchese RR, Plentz RDM, Pagnussat ADS. ElektrycznyStymulacja w celu złagodzenia bólu u pacjentów z fibromialgią: przegląd systematyczny iMetaanaliza badań z randomizacją i grupą kontrolną. Chlebowy lekarz. 2017;20(2):15–25.
- 11. Wang C, Schmid CH, Rones R, Kalisz R, Yinh J, Goldenberg DL i in. Randomizowana próba Tai Chi dla fibromialgii. N angielski J Med. 2010 19 sierpnia;363(8):743–54.
- 12. Osoba M. Decyzja fizjoterapeutyczna: Laurence. Fibromialgia. FizjoterapiaRev. 2015 Aug;15(164–165):14–9.
- 13. Yuan SLK, Matsutani LA, znaki AP. Skuteczność różnych stylów terapii masażu w fibromialgii: przegląd systematyczny i metaanaliza. Człowiek Ther. 2015 kwiecień;20(2):257–64.