Masz 50 lat lub więcej, cierpisz na chorobę zwyrodnieniową stawów i skarżysz się na ból w dole pleców? Trzeba pomyśleć o Rwa kulszowa lub do przepuklina dysku. A co jeśli to był A kręgozmyk zdegenerowany się ? A przynajmniej czy kiedykolwiek o tym słyszałeś?
To jest po prostu przesuwny progresywny od kręgi połączony z starzenie się kręgosłup. Czy to złe ? Jaki jest związek z chorobą zwyrodnieniową stawów? Czy to choroba uleczalna? Zapraszam do przeczytania tego artykułu, znajdziesz w nim wszystkie odpowiedzi na te pytania.
Co to jest kręgozmyk zwyrodnieniowy?
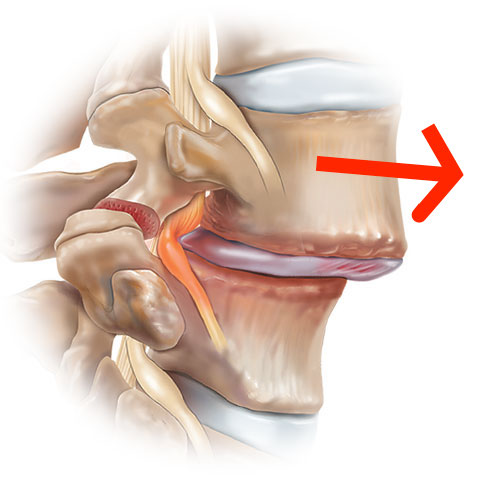
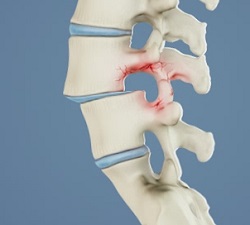
Le kręgozmyk to łaciński termin oznaczający „przesuwanie się kręgów”. Zjawisko to występuje, gdy A kręgowiec ślizga się po innych kręgach tuż poniżej wystających do przodu linii kręgosłupa (kręgosłupa).
Le kręgozmyk zwyrodnieniowyjak sama nazwa wskazuje, jest konsekwencją postępującej degeneracji struktury kostnej kręgosłupa o podłożu zwyrodnieniowym. Najczęściej atakuje kręgi L4 / L5 będąc najbardziej ruchomą, a przez to najdelikatniejszą częścią kręgosłupa.
Osoby dotknięte chorobą mają na ogół pięćdziesiąt i sześćdziesiąt lat, z przewagą kobiet. Oprócz bólu w dole pleców osoby te mogą zgłaszać ból korzeniowy (Rwa kulszowa, cruralgia) związane z uciskiem korzeni nerwowych w wyniku poślizgu.
Niemniej jednak istnieją dwa inne rodzaje kręgozmyku o różnym pochodzeniu i charakterystyce:
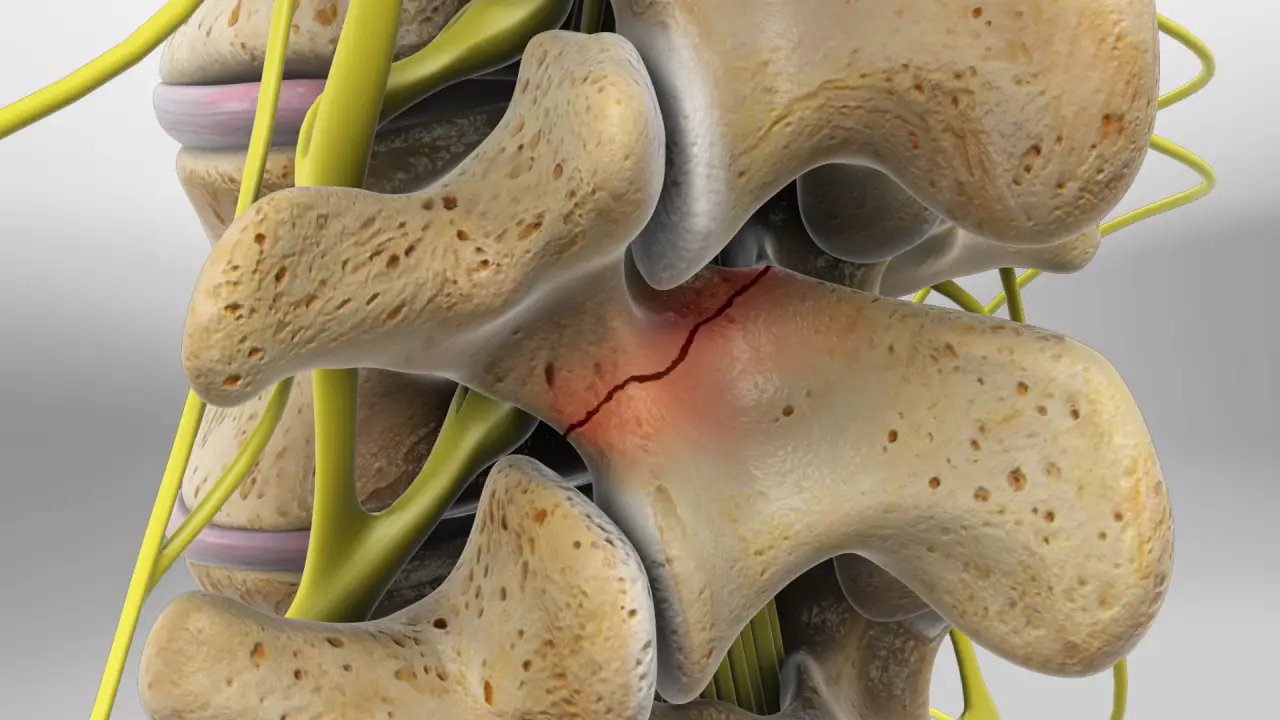
- Le kręgozmyk wg liza istmiczna: mechanizm tego typu przesuwania jest powiązany z a spondyloliza lub złamania przesmyku lub segmentu służącego jako pomost między dwoma kręgami. O złamaniu mówi się, że jest zmęczeniowe i najczęściej wynika z powtarzających się naprężeń kręgosłupa.
- Le dysplastyczny kręgozmyk lędźwiowy: Chodzi o wrodzoną wadę rozwojową charakteryzującą się nieprawidłowym wydłużeniem cieśni ostatniego kręgu. Ogólnie rzecz biorąc, ta anomalia nie wymaga szczególnego postępowania poza monitorowaniem klinicznym i radiologicznym.
Aby dowiedzieć się więcej o różnych rodzajach kręgozmyku, zobacz poniższy artykuł.
Co powoduje zwyrodnieniową kręgozmyk?
Jak wspomniano w definicji, pochodzenia jest kręgozmyk zwyrodnieniowy zapalenie kości i stawów. Oznacza to, że fizjologiczne starzenie się pacjenta, ale także wszystkie czynniki ryzyka choroby zwyrodnieniowej stawów są obciążone występowaniem tej patologii.
Czynnikami ryzyka choroby zwyrodnieniowej stawów, a tym samym kręgozmyku zwyrodnieniowego są między innymi:
- Regularne przewożenie ciężkich i znacznych ładunków,
- Czynnik genetyczny: jest pewne, że choroba zwyrodnieniowa stawów nie jest chorobą genetyczną, ale osoba z historią choroby zwyrodnieniowej stawów w rodzinie może być genetycznie predysponowana do tej patologii
- Le nadwaga : związek między otyłością a chorobą zwyrodnieniową stawów wydaje się dobrze ustalony. Im większa waga, tym mniejsza wytrzymałość ramy.
- La klimakterium et 'Sosteoporoza
Diagnostyka kręgozmyku zwyrodnieniowego
L 'obrazowanie medyczne jest niezbędna do udokumentowania kręgozmyku. Niekiedy objawy tego ostatniego są dość sugestywne, a wywiad w połączeniu z badaniem klinicznym może sugerować rozpoznanie kręgozmyku.
Przesłuchanie przyniesie nam pojęcie bóle krzyża lub Rwa kulszowa. Badanie kliniczne skieruje nas na obecność lub brak a sztywność lędźwiowa i oznaki ucisku nerwu w zaawansowanych postaciach.
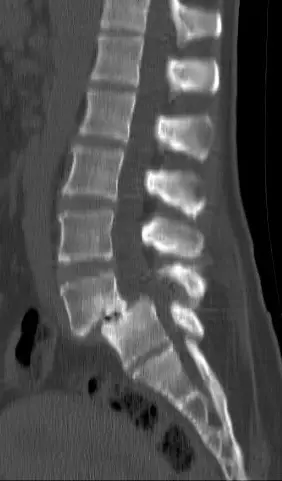
Po wywołaniu diagnozy kręgozmyku, zdjęcie rentgenowskie Kręgosłup lędźwiowy standardem jest wykonanie pierwszego rzutu badania radiologicznego. Dzięki twarzowym, profilowym i skośnym zbieżnościom możemy zwizualizować trzony kręgów i przesmyki oraz uwypuklić przesuwanie się między dwoma kręgami.
La radiologia standardowa umożliwia również ilościowe określenie poślizgu poprzez oszacowanie stopnia zaawansowania jednego kręgu w stosunku do drugiego, a tym samym klasyfikację kręgozmyku na stopnie (klasyfikacja Meyerdiga lub wskaźnik Taillarda).
W przypadku, gdy w badaniu klinicznym ujawnią się objawy neurologiczne, np parestezje lub deficyt motoryczny, lekarz będzie musiał uzupełnić ocenę radiologiczną o a CT (skaner) lub a MRI kręgosłupa lędźwiowego. To pozwoli mu lepiej zobrazować poślizg i poszukać ewentualnego zwężenia kanału lędźwiowego.
Jak rozpoznać kręgozmyk zwyrodnieniowy?
Bóle krzyża et Rwa kulszowa są klasyczną kliniczną interpretacją kręgozmyku zwyrodnieniowego.
Rozpoznanie kręgozmyku zwyrodnieniowego należy rozważyć u osoby dorosłej po 50. roku życia, która skarży się na dolegliwości bólowe dolnego odcinka kręgosłupa o różnym nasileniu.
Bóle te mogą być zlokalizowane w okolicy lędźwiowej, a dokładniej na poziomie L4-L5 i przez długi czas pozostają dobrze tolerowane. Czasami mogą być ostre i pojawić się nagle przy okazji czynnika wyzwalającego, takiego jak noszenie dużego ciężaru.
Une Rwa kulszowa często występuje u pacjentów, którzy definiują go jako ból rozpoczynający się w dolnej części pleców i promieniujący do pośladków lub w dół obu nóg i stóp. Oznacza to, że poślizg spowodował podrażnienie nerw kulszowy.
W zaawansowanych postaciach ucisk korzeni nerwowych może być nieodwracalny i prowadzić do mniej lub bardziej poważnych konsekwencji, takich jak:
- Le syndrom ogona cheval : którego nazwa powraca do aspektu korzeni nerwowych wyłaniających się z rdzeń kręgowy. Będąc odpowiedzialnym za unerwienie narządów miednicy i kończyn dolnych, ich kompresja doprowadzi do zaburzenia czuciowo-ruchowe i zaburzenia zwieracza (impotencja, nietrzymanie moczu, zaparcia…).
- Une paraliż członków: które mogą być częściowe lub kompletne.
Inne objawy można zaobserwować nieprzerwanie, takie jak: parestezje, une chromanie przestankowe, mrowienie lub drętwienie w kończynach dolnych.
Jak leczyć kręgozmyk?
Postępowanie terapeutyczne w kręgozmyku opiera się na dwóch rodzajach leczenia.
- Leczenie zachowawcze : Leki i rehabilitacja funkcjonalna
- Leczenie inwazyjne : infiltracja lub operacja
Leczenie medyczne
W pierwszej kolejności lekarz przepisuje leki przeciwbólowe i niesteroidowe leki przeciwzapalne. Dawki i drogi podawania będą zależeć od intensywności bólu. Dlatego wybierze molekuły poziomu I: paracetamol, NLPZ, aspiryna.
Jeśli ból od początku jest intensywny i pulsujący, możemy przepisać słabe opioidy stopnia II (kodeina, dekstropropoksyfen, tramadol) lub silne opioidy (morfina).
Des nacieki lędźwiowe są również przepisywane, szczególnie w przypadku bólu korzeniowego lub bólu opornego na leczenie doustne.
Rehabilitacja funkcjonalna
Rehabilitacja jest niezbędnym podejściem uzupełniającym, które obejmuje określone ćwiczenia mające na celu złagodzenie bólu i poprawę jakości życia.
Po dokładnej ocenie Twojego przypadku, Twój lekarz zaproponuje Ci zestaw konkretnych ćwiczeń fizjoterapeuta (fizjoterapeuta). W programie mogą znaleźć się m.in.: ćwiczenia w pionie miednicy, wzmacnianie brzucha; podwójne kolano do klatki piersiowej; aktywacja mięśni stabilizujących kręgosłupa (wielopostaciowy, prostowniki kręgosłupa, biodrowo-żebrowyItp.).
Kiedy operować?
Do operacji dochodzi wtedy, gdy samo leczenie zachowawcze lub połączone z rehabilitacją nie przyniosło oczekiwanych rezultatów. O co chodzi 10 do 20% pacjentów ze kręgozmykiem. Jednak w przypadku kręgozmyku powikłanego zaburzeniami neurologii ruchowej (porażenie) lub zaburzeniami zwieraczy może być konieczna natychmiastowa operacja.
Technicznie rzecz biorąc, polega na korygowaniu poślizgu między dwoma kręgami poprzez wykonanie a artrodeza kręgów lub skonsolidowane zespolenie dwóch kręgów. Ta interwencja jest przeprowadzana za pomocą osteosyntezy (śruby i pręty), które są wprowadzane z dostępu tylnego.
Celem operacji jest usunięcie ucisku nerwu, a tym samym złagodzenie obezwładniającego bólu związanego z kręgozmykiem.